(救助版)低体温症・雪崩・凍傷-2022update
最新知見をupdateした「寒冷障害(低体温症・雪崩・凍傷)-2022update」を公開します。ちょっと難しいですが、読み込んで頂ければと思います。アウトドアファーストエイド講習会救助隊コースでは、この知見に基づき、トレーニングして行きます。
著者:山岳医療救助機構/UK DiMM/ FAWM 大城和恵 (2022.4) 2022年4月
寒冷障害 2022 update 〜山岳救助に効果的な医療導入を目指して
山岳医療救助機構代表/ 国際山岳医 大城和恵
低体温症
1. 重症度評価(ステージング)の改定(表1)
改訂スイス式:意識とバイタルサインで重症度を評価.
意識が低下する=深部体温が低下する=心停止のリスクが高くなる
2021年5月ICAR※医療部会は、従来の重症度評価から「震え」を省き、より簡便に心停止のリスクを評価することを目的に、「意識」と「脈と呼吸の有無」を用いる改訂スイス式を発表した(表1)[参考 1]。 これまでは、「震え」「意識レベル」「脈と呼吸の有無」からの評価が推奨されてきた。重症度の判断に深部体温の測定が有用だが、現場では正確に測定が困難なことが背景にある。最近の研究で、意識レベルの低下と深部体温の低下が相関することがわかり、震えは代謝活動を評価しやすいが個人差があることが改定の理由である。低体温症の要救助者の重症度を判定することは、対応や救助方針、ことに心停止(Rescue collapse)のリスクを評価する上で重要であり、脈と呼吸がある場合は、「意識」をAVPU方式で適切に評価する。
注意:「震え」を含むWilderness Medical Societyガイドライン[参考 2]は現在も活用されており、これらを否定しているものではない。
※ICAR:International Commission for Alpine Rescue/アイカール/国際山岳救助協議会:山岳救助と安全のための知識や技術を普及する国際組織

意識の見方:
A:しっかりしている
V:声かけに反応するが、今一つはっきりしない
P:声かけに反応しないが、痛みには、目を開ける・顔をしかめる・払い除けるなど何らかの反応がある
U:反応なし
注釈:日本の医療現場ではJapan Coma Scaleが汎用されているが、低体温症の多様な意識変化が該当しない場合も多く低体温症では国際標準で用いられる意識評価スケールGlasgow Coma Scaleと相関するAVPU方式が採用されている。
2. 現場での目標
現場での目標は、次の3つである。
(1)熱喪失を防ぐ (2)Rescue Collapse を防ぐ (3)適切な医療機関へ搬送
(1)熱喪失を防ぐ
全てのステージにおいて、さらなる熱喪失を防ぐために、全身の隔離・保温・加温を実施する。意識がしっかりしていれば、積極的に炭水化物を食べさせる(図1)。加温は、湯たんぽを要救助者の「体幹」へあて、接触面積を広くとり、温度は高い方がより伝導性が高く効果的である。実際の現場では折り畳み式水筒(プラティパスⓇ)に熱湯を入れ、熱傷をしないよう衣類の上に載せたり包んでいる[参考 3]。

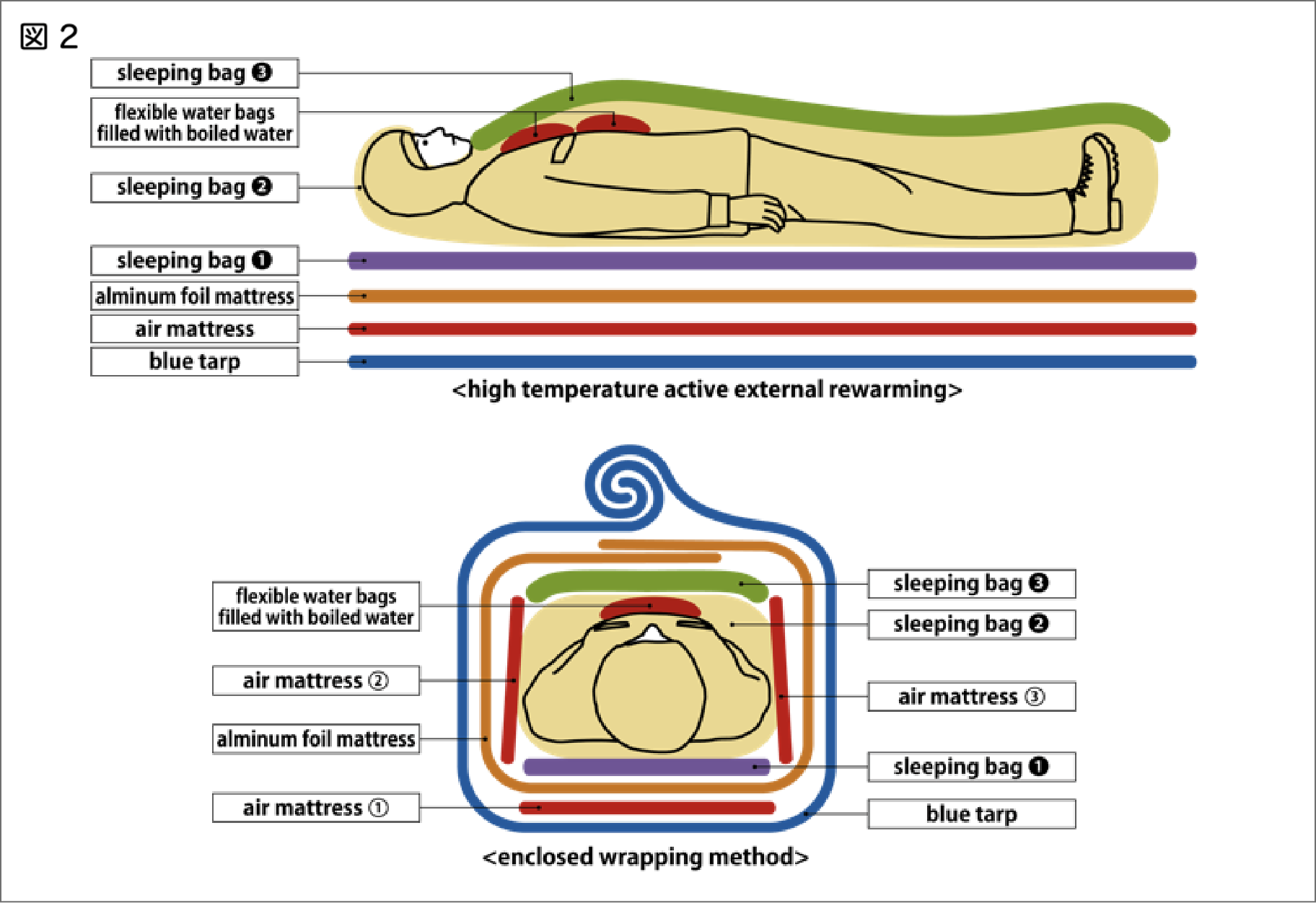
本邦では道警(北海道警察)式低体温症ラッピングにより有害事象の発生なく改善例を多数認めている[参考 3](図2)。加温は平成27年3月「総務省消防庁御嶽山噴火災害を踏まえた山岳救助活動の高度化等検討会報告書」に記載されており消防官による実施も可能である。
(2)Rescue Collapseを防ぐ
Rescue Collapseとは:救助開始後にVFや心停止に陥ること(以下RC)
RCの原因:深部体温の低下(アフタードロップ)、着替等手足の動き、体位変化、搬送時の体動等
深部体温が28℃未満に下がると致死的な不整脈である"VF※"や"心停止"のリスクが高まる。最近の報告では、28℃以上でも心停止を起こす例が複数あるものの、30℃以上ではRCを起こしていない。430℃以上で心停止を起こす場合は、低体温症以外の疾患が存在することを念頭におく。現場でのRCの発生には、深部体温の低下と体動が影響する。要救助者を回復前に歩かせたり、寒冷環境から取り除いた直後は、冷たい血液が体内を循環することで更に体温が低下する「アフタードロップ」という現象が生じ得る[参考 2,5] 。これは体温回復の一過程であるが、現場で完全に予防することは難しく、「アフタードロップ」をより小さく短時間にすることが重要である。RC予防策として、
- 丁寧に扱う(体動を減らす)
- 水平な取扱い(心臓への血流を一定にさせる)
- 積極的な加温措置(アフタードロップを小さくする)
- 酸素投与 (適切な酸素化は心停止・VFになりにくくさせる)
を、接触後、直ちに開始する。 ひとたびRCが発生した場合、ECLS※による治療なしに"自己心拍の再開"を得られる可能性は低く、ECLSの可能な医療機関に迅速に搬送できない場合は蘇生が困難になる。
用語説明
VF:Ventricular Fibrillation(心室細動)心臓が電気的に震えるのみで血液を送り出すことはできない、脈が触れない状態 ECLS:ExtraCorporeal Life Support(体外生命維持装置)体外循環回路により心臓と肺の働きを補助する治療で救命センターなど
高度医療機関でのみ実施が可能:
ROSC:Return of spontaneous circulation(ロスク)自己心拍の再開
(3)適切な医療機関へ搬送
ECLS実施可能な高度な医療機関(救命センター)へ搬送すべき人
- 死亡とは言えない発見時心停止
- RCを起こした場合
- 心停止リスクが中等度以上の人(脈は触れるが「声かけに反応が低下」)
低体温症で死亡とみなし心肺蘇生を保留する場合は、「全身(体幹)が硬く凍りつく」、あるいは「致命的外傷が無い」場合である[参考 2,6]。
現在、低体温症心停止は、ECLS(中でもV-A ECMO)治療がゴールドスタンダードとされており、後遺症なく蘇生に成功している例が数多くある。
一方、心停止あるいはVFを来していない重症低体温症のECLSの適応には議論の余地があるが、心臓が不安定となる状態(心室性不整脈、収縮期血圧<90 mmHg、体温30℃未満のいずれか)があれば、ECLSの可能な病院に搬送する[参考 6]。
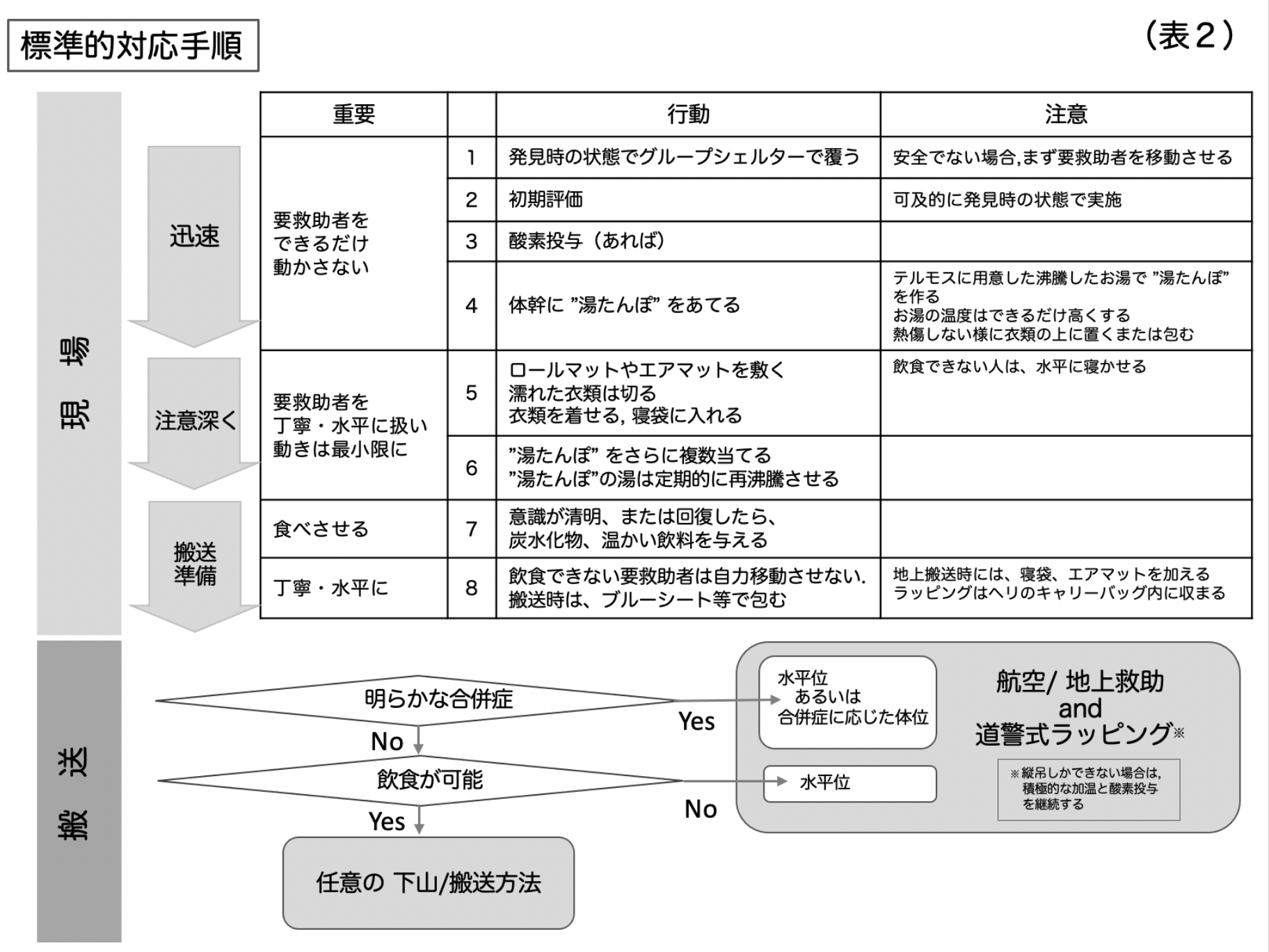
3. RCを防ぐための標準実施手順 (表2)
RCは救助開始直後に発生することが多いため、呼吸と脈を確認できる要救助者のRC予防に努めるための標準実施手順(Standard Operating `Procedure:SOP※)を表2に示す。SOPはチームが統一の理解のもと、準拠することで、より無理なく、安全に確実に行うためのものである。
要救助者に接触直後は、可及的に動かさず、「迅速」に積極的に隔離・加温・保温、酸素投与を行う。「迅速」なのは隊員の行動であり、要救助者を動かすことではない。続いて「慎重」に要救助者への復温体制を整える。 近隣に避難小屋などがあると、まず小屋まで搬送することを優先する場合もあるが、搬送に伴う体動によりRCを起こすことがあり、発見したその場所で簡易シェルターに入れて措置を開始しながら、搬送準備を整え救助戦略を立てる。繰り返すが、ひとたびRCが発生すると救命は非常に厳しくなることを心得ておきたい。 ※SOPは現場の実態と医学の発展に応じアップデートをしていく。
4. 現場でバイタルサインを確認できない場合
偶発性低体温症心停止は蘇生の可能性があり、ECLS医療機関への搬送を目指す。
心肺蘇生は、胸骨圧迫のみでなく、人工呼吸(換気、酸素化)も行う。
機械式胸部圧迫装置、あるいは、間欠的CPR※を検討する。
偶発性低体温症心停止は、他の原因による心停止と比べ適切な治療により蘇生の可能性がある。
現場での高度な気道確保(気管挿管等)は、酸素化や誤嚥からの保護という観点で利点があり熟練者が合理的な時間内(目安は準備も含め5分)で実施できる場合は行うが、一般にBag Valve Mask (BVM)による換気でも同等の効果が報告されている。感染対策として、換気の際はHEPAフィルターを使用する。
※心肺蘇生(Cardiopulmonary resuscitation CPR)
(1)救助開始後にRCを起こした場合
直ちにCPR を開始する。RC後にECLS を実施した患者の生存率は73%という治療成績が報告されており[参考 4]、ECLS医療機関への搬送を目指す。RCを起こした場合の心電図の初期波形は、多くがVFであると考えられてきたが、30〜48%[参考 4]は心静止(asysytole/平坦な波形)であると報告された。RC直後のAEDで、ショックが必要(VF)か不要かは、予後を左右する要因とはされていない。現場で心電図を確認することができない場合やAEDにてショックが不要とされても蘇生の可能性を諦める理由とはならない。
医療機関搬送後、ECLS実施の判断のために、RCの発生時刻、CPRの継続時間(開始、中断、留保の経過)を記録し、搬送先に伝える。VFであった場合、30℃以下では除細動(AED)に反応しないことが多く、たとえ成功して自己心拍を得られても、すぐにVFに戻る可能性がある。現場での除細動(AED)は1回(最大3回)施行し、効果がなければ体温回復まで留保する[参考 2,6]。
(2)発見時心停止
心停止が目撃されなかった低体温症心停止でも、生存率は27%という報告がある[参考 7] 。発見時、明らかに死亡と言えない場合、CPRを実施しECLS医療機関に搬送する。
(3)搬送中のCPR
搬送中、効果的なCPRの継続は現実的でなく、隊員の消耗が激しいことから、長時間の搬送には機械式胸部圧迫装置の使用、実施できない場合は、ERC※ガイドラインでは「間欠的CPR」を推奨している[参考 6]。
「間欠的CPR」は、低体温によって代謝(酸素消費)が低下することを根拠に、体温28℃未満では「5分間CPR+5分間実施なし」、20℃未満では「5分間CPR+10分間実施なし」を繰り返す。RCを起こした平均体温は23.9℃、30℃以上でのRCは認めていないという最近の報告から、現場で体温が測定できない心停止へのCPRは「5分間CPR+5分間実施なし」が該当する場合が多いであろう。
※ERC:European Resuscitation Council ヨーロッパ蘇生協議会
コラム
数年前に、フランスの氷河で、スキーで搬送しながら間欠的CPRを実施し、蘇生した事例があったが、地形が異なる本邦の山域で、地上搬送においての実施は極めて難しいのが現状であるが、航空機救助の場合は、換気(酸素化)とともに実施することで蘇生のチャンスを期待したい。
(4)有意な効果を期待しにくい・注意を払う行為
- トレーニングを積んだ救助隊員でも、低酸素下で山岳救助活動中に行う心肺蘇生は、質が低下する。可能であれば複数名で短時間(1分から1分半)で交代する[参考 8] 。
- 点滴の実施は、血管確保が脱水や末梢血管収縮から困難であること、点滴を42°Cまたは少なくとも体温に温める必要があること、点滴ラインが冷却する可能性があること、さらに加熱された輸液による体温上昇効果は乏しいことから、非現実的である。
- 30°C以下の患者では、アドレナリン等の昇圧剤、抗不整脈薬の効果は示されていない。
- 過換気は血中二酸化酸素を低下させ、心臓の過敏な状態を誘発する可能性があるため回避する。
- 投与する酸素の加熱は、復温への効果はわずかである。
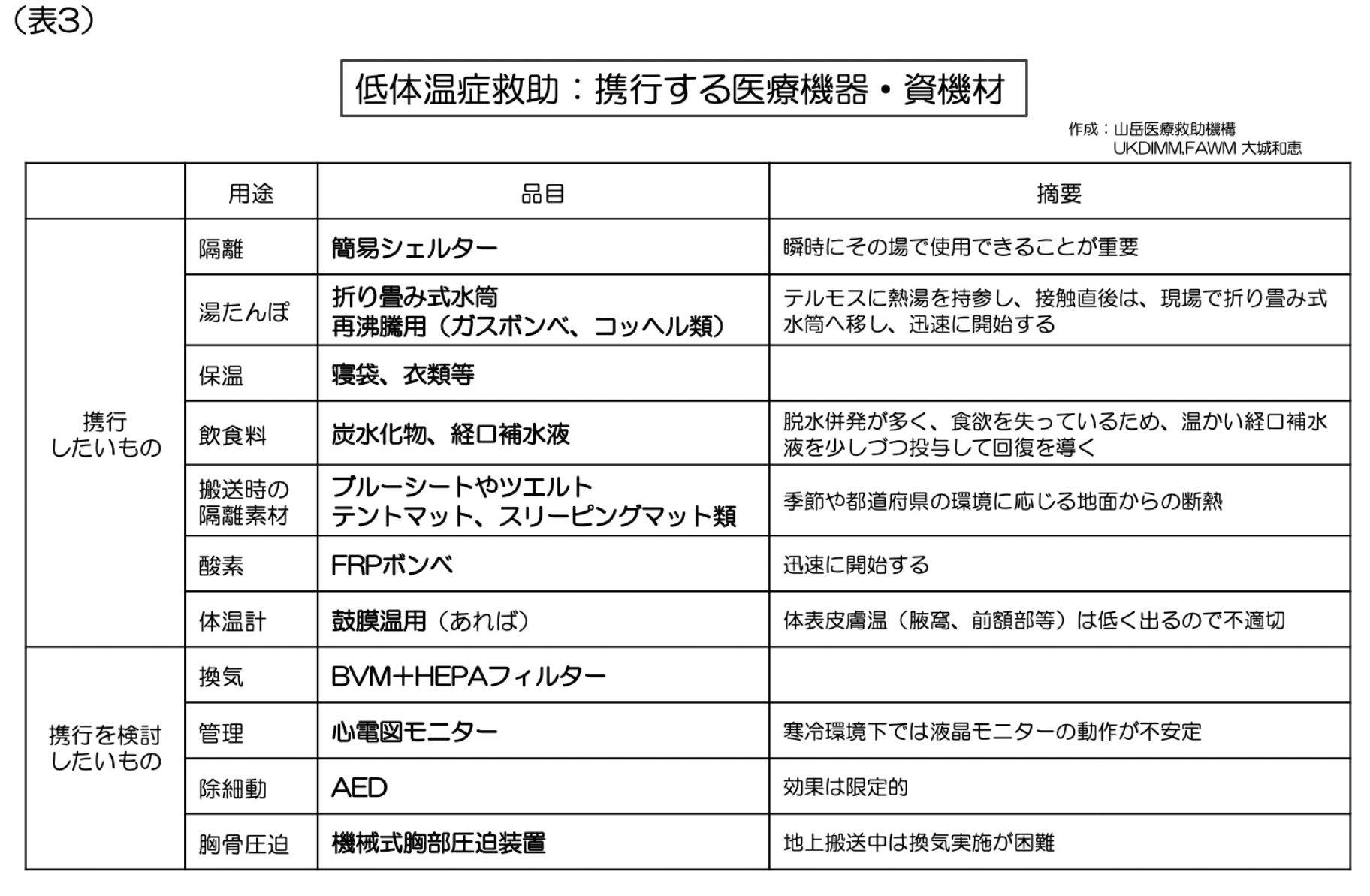
5. 携行する医療機器・資機材(表3)
低体温症は、心臓発作等に比べ、進行に時間的余裕があるものの、数時間で進行して心停止することが少なくないため、より早期の接触を試みる一方で、先発隊と後発隊で携行品を分配するなど工夫をしたい。一般には、隊員の安全確保に使えるような登山用品を活用することが望ましい。携行したいものと、現場での活用に限界があるが携行を検討したいものについて表にまとめた。(表3)
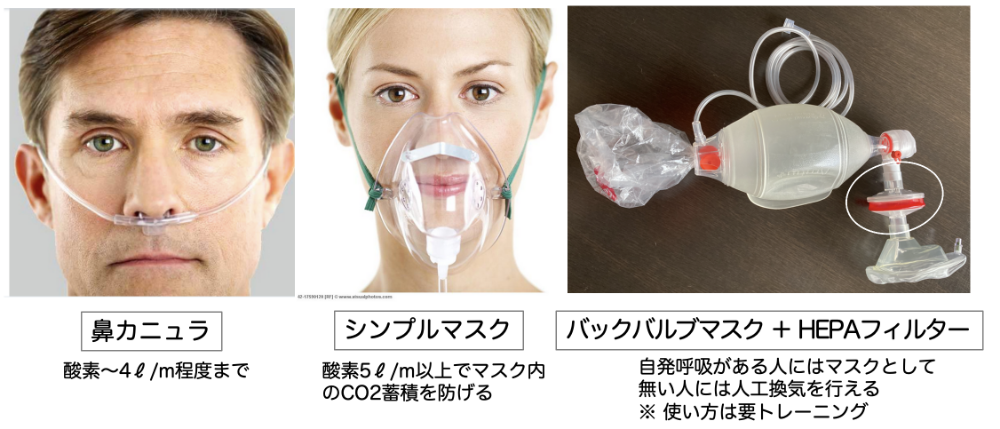
コラム
酸素投与器具の種類。いずれも、酸素ボンベにつないで酸素を供給可能。投与方法や投与量は医師の指示下で行う。
6. 救助隊到着まで命を繋がせる Dispatcher-assist rewarming
道迷いに引き続く低体温症では、遭難者の位置同定に時間を要し、悪天候下では現場到着まで更に時間を要する。通報を受けた担当者は、一般に「その場にいるように」と指示をするが、低体温症になる環境でそのまま滞在することは、死に至る可能性がある。
要救助者あるいはその仲間から救助要請を受けた場合、持ち合わせている資機材を確認し、現場で可能な復温の実施を具体的に指導する。救助隊の接触まで生きていなければ助けることはできない。 一般の登山者は、適切な指導により命を繋ぐ能力は十分ある。救助要請を受けた時点から、山域を熟知した人により、要救助者が助かるべく導いていただきたい。
雪崩埋没
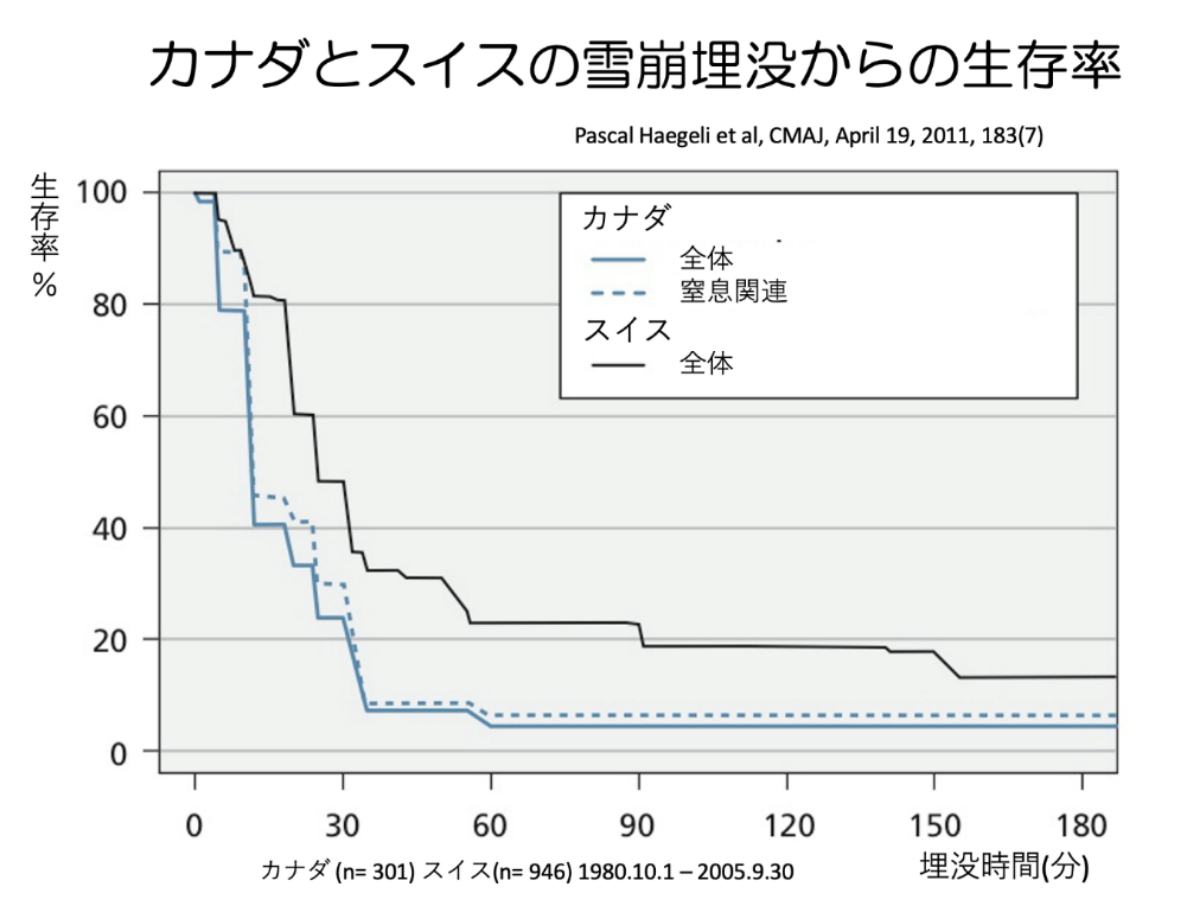
欧米の調査では、雪崩事故の平均死亡率は25%、完全埋没した雪崩犠牲者の死亡率は約50%、部分埋没(頭と胸が埋まっていない)の生存の可能性は> 95%である[参考 9,10] 。最も一般的な死因は窒息とそれに続く外傷であり、生存の可能性は、主に、雪崩の埋没の程度と時間、気道の開通性、エアポケットの存在、雪の特徴、および外傷の重症度による。低体温性心停止はまれだが、重度の低体温症には神経保護効果があり、低体温性心停止は好ましい結果と関連している。
1. 完全埋没(頭と胸が雪の下)者の病態生理
①窒息
生存の可能性は時間に大きく依存する(図3)[参考 11-13] 。最初の15〜20分以内に救出された場合の生存率は約80%、埋没から約35分後には生存確率は約30%に急激に低下する。この第2段階での主な死因は窒息で、欧米調査では雪崩による死亡全体の約75%を引き起こし、大城の調査では日本の雪崩死因の84.6%を占める[参考 14]。 雪崩埋没時の窒息は、主に雪による気道閉塞、雪の重圧による胸部の拡張障害、呼気の再呼吸による酸素欠乏が原因であり、雪の特性にも依存する[参考 15] 。35分から90分まで、雪崩生存曲線は平坦になり、気道が開存している場合にのみ生存が可能で、エアポケットの存在または中低雪密度が生存を支える[参考 13,16] 。その後は重度の低体温、低酸素、および高炭酸ガス血症を起こすと死に至る。
②低体温症
完全埋没者の死因の約1%だが、35分以上の埋没からの生存者、特に気道閉塞のない60分以上埋没されていた者では疑う。雪崩埋没中の冷却速度は人により大きく異なるが、一般に深部体温が30°C未満になるまでには60分かかるとされる[参考 6]。
③外傷
北米とヨーロッパでの雪崩による死亡の25%未満[参考 10]、 大城の調査では日本の15.4%を占める[参考 14] 。死亡は、地形の違いや雪の特性によってさまざまな負傷に関連する[参考 17]。
2.組織化された救助戦略
①捜索の特徴とエビデンス
完全な雪崩埋没からの生存は、時間に高く依存するため、現場に居合わせた人による即時の救助の重要性は明らかであり組織救助が到着してからの救助と比較すると、生存の可能性は4倍高くなりうる[参考 18]。現場に到着後、完全埋没者を見つけるのに少なくとも3〜5分、1mの深さに埋めたマネキンのシミュレーション研究では気道を解放するのにさらに平均7分、心肺蘇生(CPR)を開始するのにさらに3分かかる。救助者の数(1人と2人の比較)とマネキンの体の位置は、掘り出し時間に有意な影響を与えなかった[参考 19]。
窒息は埋没の初期段階で最も頻繁に起こる死因であるため、ファーストレスポンダーによる一次救命処置には換気と胸骨圧迫を含める必要がある(圧迫のみのCPRは推奨されない)[参考 20]。
②手順
組織化された救助は、通常到着までの時間が長いが、リソースが豊富で、隊員の数が多い。状況が許せば、ヘリコプターはより速く、より安全で、より効率的であるため、地上救助チームよりも優先される。ヘリコプターは、隊員輸送や要救助者の病院搬送、空からの捜索が可能である。 完全埋没者を組織的に探すには、視覚的および聴覚的方法、雪崩トランシーバー、雪崩犬、 携帯電話の探査機、RECCO®レスキューシステム、およびプロービングを活用しうる[参考 21]。
a. 表面に残された手がかりと音による認識 (埋没者の叫び声)
b. 雪崩救助犬は、埋没した犠牲者を匂いで検出するように訓練されている。ヘリコプターの風煙で匂いの痕跡を撹乱され得る為、ヘリコプター捜索前にハンドラーによる救助犬を使った捜索を行う。
c. 雪崩ビーコン、RECCO®システム、携帯電話の探査機(利用可能な場合)を使用して捜索を続行。
d. 上記で発見できない場合はプロービングを実施。 最初のプロービング深度は1.5mに制限する。
(方法論詳細は、別項を参照)
コラム
国内のとあるスキーエリアで雪崩が発生した際、民間隊員から、雪崩を誘発するから公的機関のヘリコプターは救助に来ないで欲しい、という要請があった。ICARのAirレスキュー委員長でありREGAのパイロットに、その是非を確認したところ、パイロットは二次雪崩を起こすようなフライトをすることはない、と会場から一笑にふされてしまった。
③安全
雪崩地形に入るすべての救助者は、雪崩トランシーバー、理想的には雪崩エアバッグを装備する。
3. 組織救助における掘り出しと初期評価から現場管理
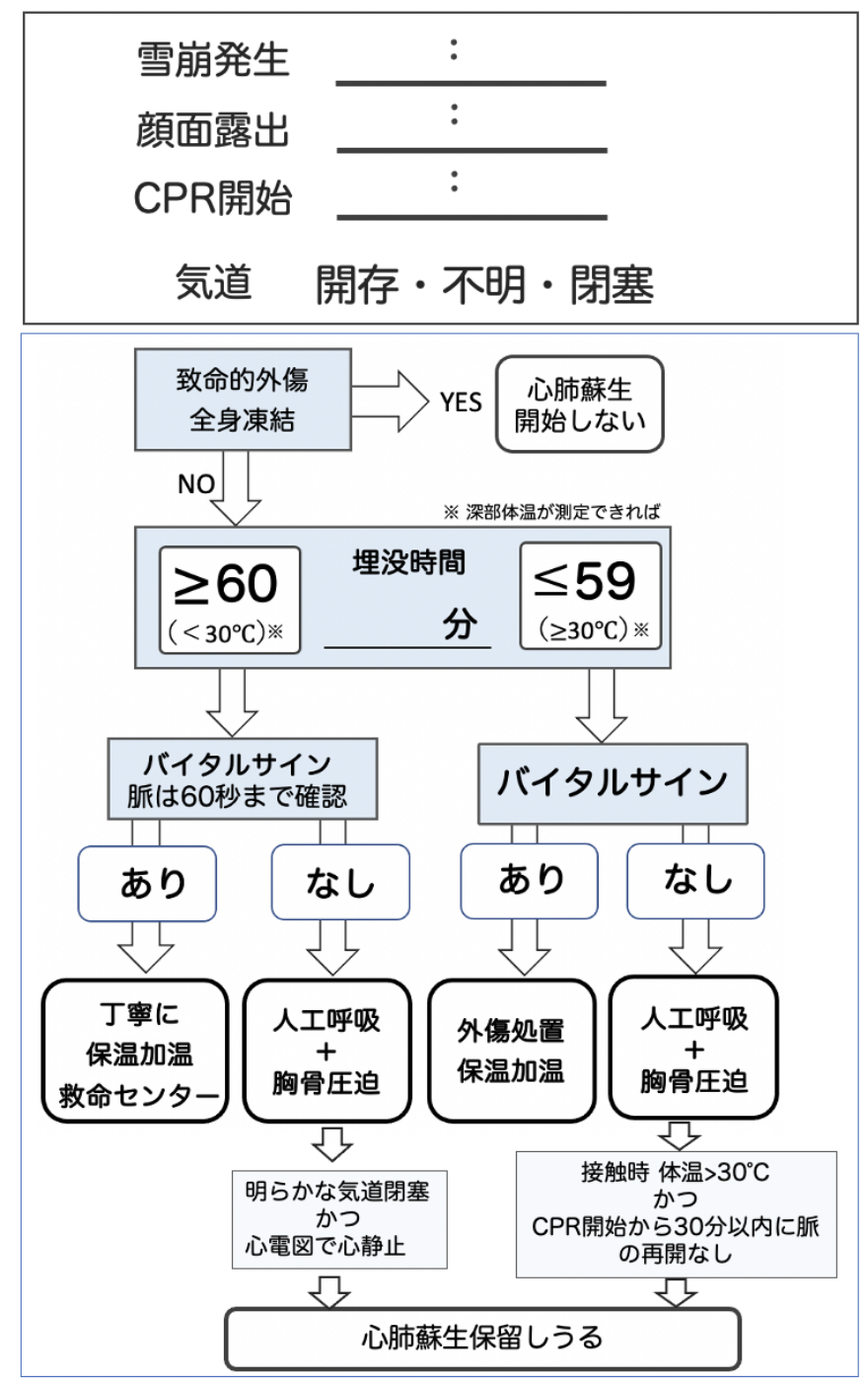
組織救助戦略では、埋没時間は通常35分を超えるため、埋没者は軽度以上の低体温症であることが想定される。このため、掘り出しと初期評価は、可能な限り迅速にではなく、慎重に実行する必要がある。救助者は最初に埋没者の体位を確認し、頭に向かって掘る。口と鼻の前にエアポケットの有無(掘り出しで破壊されることも多い)を確認し、気道が開いているかを確認する。気道確認とABCは、可能であれば掘り出す前に実施する。掘り出したらすぐに初期評価を行い、バイタルサインと明らかな怪我を確認する。アフタードロップまたはRCを早期から予防するために、丁寧に操作を行い、寒冷環境から隔離する(図4)。
注意:口、鼻が雪などで完全にパックされている場合のみ「閉塞」とする。体温で口の中の雪が解けて隙間があいている場合は「閉塞」としない。不明な場合も、「閉塞」としない。
[心停止していない場合]
❶気道管理と換気意識不明の要救助者には、高度な気道管理(気管内挿管)は効果的な酸素化を提供するが、低体温症の要救助者に実施中、RCを引き起こす可能性がある。高度な気道管理(気管内挿管)を行わずバッグバルブマスクによる換気でも効果的である。過剰な換気も過小な換気も回避する。
❷体温測定
鼓膜温度により深部体温を測定できると好ましいが、適切な体温計がなく、環境が非常に寒い場合は、実際の温度よりも はるかに低い温度を記録する可能性がある。その場合は、埋没時間から推測する。パルスオキシメトリは、末梢血管収縮により不正確になる可能性があるため、必須ではない。酸素があれば投与し、窒息後の酸素化をはかると共に、低体温症者のRCを予防しうる。重度の低体温症と窒息や外傷性脳損傷などの他の意識不明の原因を区別するために、その中心部の温度を早期に測定する必要がある。
❸外傷管理
外傷管理の一般的な概念を、雪崩の犠牲者にも適用する。
❹中等度および重度の低体温症の管理水平に配置されたストレッチャー上で、不必要な動きや固定を行わずに、丁寧に掘り出しを実行する。RCを予防するために、隔離、保温、加温を実施し、状況に応じてラッピングする。
❺搬送準備
深部体温<30°C(60分以上の埋没に相当)、収縮期血圧<90 mmHg、心室性不整脈、またはその他の心臓の不安定性を呈する重度の低体温雪崩の犠牲者は、理想的には体外生命維持装置(ECLS)を提供するセンターに直接搬送する(必ずしもECLSを実施するわけではない)[参考 6]
[心停止の場合の管理]
❶ CPRアルゴリズム
重度の低体温雪崩埋没者では、最大1分間脈と呼吸をチェックする[参考 6]。低酸素症が心停止の最も可能性の高い原因であるため、蘇生を保留する事実が存在しない限り(以下を参照)、人工呼吸からCPRを開始する。標準BLSでの人工呼吸の回数は、2回であるが、ERCガイドラインでは5回としているがエビデンスはない。 低体温心臓は、除細動の試みにも反応しない可能性がある。ERCガイドラインでは、深部体温が30°C未満の場合に最大3回の除細動を試行し(1回でも良い)、ショック後もVFが続く場合は、深部体温が30°Cを超えるまでそれ以上の試行を留保する。
コラム
著者が行った救助トレーニングでは、埋没から掘り出し後に5回連続して人工呼吸を実施しようとすると、1回が急ぎがちで十分な胸の上がりと沈みを得る有効な換気を行えないまま、次の換気に移行してしまう傾向にあった。また急な現場対応では、都市部のCPRに準じて胸骨圧迫から開始することもある。その場合は思い出した時点で、人工呼吸を含むCPRを実施してほしい。
❷病院搬送
埋没時間が60分を超え、掘り出し時に気道が開通している場合、心停止は低体温症に起因する可能性がある。この場合は、CPRを継続し、患者をECLS機能を備えた病院に搬送する。標準のBLSと同じ要領で実施する。可能であれば、機械的胸骨圧迫装置を使用する。間欠的CPRは低体温症の項を参照。
❸病院へ伝達する情報
- 埋没時間(発生から顔が出るまで)
- 気道が開通していたかどうか(わからなければ不明とする)
- エアポケットの有無
- 掘り出し時に測定した体温
- 心停止の確認時間、CPRの継続時間、CPRの中断時間
❹ CPRの終了
- 埋没時間が60分を超えている、
- 明らかな気道閉塞の所見がある、
- 心電図で心静止が検出された場合
に保留し得る[参考 22] 。さらに、救助者のリスク、救助者の疲労、CPRを実行できない気象条件、致命的な外傷、体が固く凍っている場合、または法的に有効な蘇生禁止指示書が確認された場合は、CPRを差し控える。(Paal)
埋没時間が60分以下で、深部体温が30°C以上の場合、心停止は外傷または窒息が原因である可能性がある。心停止が低体温症による可能性は低いため、ECLSの再加温は適応とされない。標準のCPRを実施するも30分以内に自発循環の回復(脈の再開)を認めない場合、生存の可能性は最小限であり、蘇生を保留しうる[参考 23,24]。
4. 必要な資機材
酸素、バックバルブマスク、HEPAフィルター、体温計、AED、低体温症資機材、外傷対応資機材医療機器は寒さから保護し、予備バッテリーを備える。
コラム
気候変動(地球温暖化)の影響は、雪崩の頻度と種類を変化させ、雪崩埋没の程度、負傷のパターン、および生存率に影響を与える可能性がある[参考 17]。
より湿った、より暖かい気候は、より高い雪密度につながる可能性があり、これは完全埋没者の呼吸を妨げ、窒息の割合を増加させる可能性がある[参考 15]。
さらに、地形の粗さが増し、積雪が少なくなると予想されるため、鈍的外傷や二次的傷害がより増える可能性も危惧される。
凍傷 25
1. 病態生理と戦略
方針を検討するために病態生理を知っておきたい。凍傷は凍った状態が長びくと、より中枢部分に凍結が広がり、罹患範囲が大きくなる可能性があり、意図して凍結環境におかないようする。ほとんどの凍傷は自然に解凍するため、急速解凍(下部参照)ができない状況では、自然解凍を許容する。解凍した組織が再凍結すると、細胞傷害を引き起こす物質が増加し、いっそう重篤な状態(切断を免れない)に陥る可能性がある。
2時間程度で医療機関にて確実なケアを受けられる場合は、怪我とそれ以上の凍結を予防して、直ちに下山し受診する。この場合、医療機関到着までに自然解凍しても構わない。山中にとどまる場合は、より暖かい場所(簡易シェルター、テントや小屋など)で、本人または仲間などの体温で温めることで解凍される。
温水に浸す急速解凍を行うための資機材があれば、実行できる。温水以外の他の熱源(例えば、火、携帯カイロ、加熱された岩石など)は、熱傷の危険性があるため避ける。温浴による急速な組織の解凍は、ゆっくりとした自然解凍よりも良い結果をもたらす。しかし、急速解凍後は、腫れが予想される。脱いだ手袋やブーツは、解凍後には再着用できない場合がある。
2. 凍傷の通報を受けた場合
① 優先事項
凍傷は切断による機能障害という後遺症のリスクを内包するが、それ自体に生命リスクは無い。優先すべきは、潜在する低体温症、寒冷環境下での低体温症の進行をまず回避させる。
② 現場対応への助言
- 凍結組織の保護
- それ以上凍結が進まないよう、寒冷環境を回避する
- 濡れた手袋や靴は脱ぐ
- 怪我をしない
- 全身状態の改善
- 低体温症の対応、予防
- 脱水の回避(尿量が保たれるのが目安)
- イブプロフェン(非ステロイド性抗炎症薬)内服 あくまでも本人が持っていれば。解凍により炎症が進むのを抑える。鎮痛が目的ではない。
- 方針の選択肢
- 2時間以内に下山して医療機関に行けるようであれば、今から自力下山する
- 暖かいテントや小屋に入る
- plan A : 自力下山の体制を整え、早めに下山
- plan B :下山不可能であれば救助要請が必要
- 情報提供
- 解凍方法には2種類(急速、自然)あること
- 解凍した部分を歩行に使用した場合、さらなる外傷や、感染の可能性を考慮する必要があり、最終的には切断のリスクが高くなり得る。
- 急速解凍後は、腫れが予想される。積極的な解凍のために脱いだブーツは、解凍後には再着用できない場合がある。生命のリスクがある場合には、解凍後の足で歩行することも合理的と言えるかもしれないが、一般に外傷から保護することを推奨する。
急速解凍
山中でお湯につけ、即時に解凍することである。指のみでなく、手のひら全体をお湯につける。30分から1時間、完全に解凍させる。途中でお湯切れを起こさないよう、お湯、お湯を作る燃料、手のひらが入る洗面器大の容器、保護するガーゼなど準備を整えてから行う。湯温は37-42℃の範囲。温度が下がれば、差し湯をする。解凍後は、皮膚をこすらないように愛護的に扱い、傷つけないよう保護し、むくむため挙上する。
③ 下山支援
- 自力下山
- 搬送
- 酸素投与
軽い凍傷であれば可能と思われる。著者の経験では、急速解凍に比べると自然解凍後のむくみは遅発性であり、手袋や靴が着用できて下山できる場合もある。しかし歩行技術や注意力は各人の能力に依存するため、怪我や悪化の責任は当事者が負うこととなる。生命のリスクがある場合には、解凍後の足で歩行することも合理的と言えるかもしれないが、一般に外傷から保護することを推奨する。
原則は、凍傷を負った手足は使用すべきでなく、生命の危機ではないが、遠隔地からの退避のために、搬送を実施する。低体温症の予防、凍傷を負った組織の怪我の予防を行う。
吸入する酸素の減少に伴って皮膚温度が低下することが分かっているが、過剰な血液中の酸素は四肢の血管収縮を引き起こすことから、低酸素ではない人に酸素を日常的に適用するべきではない。低酸素状態(酸素飽和度<90%)または4000mを超える高地にいる場合は、フェイスマスクまたは鼻カニューレによって酸素が投与する。
最新の国際情報を理解する上で
ガイドライン遵守の限界
ガイドラインは、山域、可能な搬送方法、医療器材および人的資源に適合させる必要があるが、都市部に近い場所では適用しやすく、より奥地での救助活動では適用が難しくなる。特に病院前の状況では、限られた情報とリソースの中で判断せざるを得ないことがしばしばあり、タイトなプロトコルを作ってしまうと対応を困難にさせる場合がある。あくまでも救助隊員は安全な限りにおいて、その状況下で、ガイドラインを実用的かつ賢明に活用することが望まれるものである。
おわりに
低体温症や雪崩埋没後は心停止から蘇生に成功する事例が多数あり、医学も医療も進歩している。山岳救助は、隊員の安全を前提に行われるものであり、限られたリソースの中で、厳しい活動を行わなければならないことがあるが、正しい知識を基に活動することで生存の可能性と蘇生のチャンスを高めることができる。ひとかたならぬ尽力をされる救助活動が、より有効になるよう、本著が一助となることを願う。
参考
- Musi ME, Sheets A, Zafren K, et al. Clinical staging of accidental hypothermia: The Revised Swiss System: Recommendation of the International Commission for Mountain Emergency Medicine (ICAR MedCom). Resuscitation. 2021;162:182-187. doi:10.1016/j.resuscitation.2021.02.038
- Dow J, Giesbrecht GG, Danzl DF, et al. Wilderness Medical Society Clinical Practice Guidelines for the Out-of-Hospital Evaluation and Treatment of Accidental Hypothermia: 2019 Update.
Wilderness Environ Med. 2019;30(4S):S47-S69. doi:10.1016/j.wem.2019.10.002 - Oshiro K, Murakami T, Nishimura K. Hokkaido Police's hypothermia wrapping method: the reducing effect of heat loss and successful cases in mountain rescues. Japanese Journal of Mountain Medicine. 2015;35:48-54.
- Frei C, Darocha T, Debaty G, et al. Clinical characteristics and outcomes of witnessed hypothermic cardiac arrest: A systematic review on rescue collapse. Resuscitation.
2019;137:41-48. doi:10.1016/j.resuscitation.2019.02.001 - Paal P, Pasquier M, Darocha T, et al. Accidental Hypothermia: 2021 Update. International Journal of Environmental Research and Public Health. 2022;19(1):501.
doi:10.3390/ijerph19010501 - Lott C, Truhlář A, Alfonzo A, et al. European Resuscitation Council Guidelines 2021: Cardiac arrest in special circumstances. Resuscitation. 2021;161:152-219.
doi:10.1016/j.resuscitation.2021.02.011 - Podsiadło P, Darocha T, Svendsen ØS, et al. Outcomes of patients suffering unwitnessed hypothermic cardiac arrest rewarmed with extracorporeal life support: A systematic review.
Artificial Organs. 2021;45(3):222-229. doi:10.1111/aor.13818 - Egger A, Niederer M, Tscherny K, et al. Influence of physical strain at high altitude on the quality of cardiopulmonary resuscitation. Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine. 2020;28(1):19. doi:10.1186/s13049-020-0717-0
- Brugger H, Durrer B, Adler-Kastner L, Falk M, Tschirky F. Field management of avalanche victims. Resuscitation. 2001;51(1):7-15.
doi:10.1016/s0300-9572(01)00383-5 - Van Tilburg C, Grissom CK, Zafren K, et al. Wilderness Medical Society Practice Guidelines for Prevention and Management of Avalanche and Nonavalanche Snow Burial Accidents.
Wilderness Environ Med. 2017;28(1):23-42. doi:10.1016/j.wem.2016.10.004 - Haegeli P, Falk M, Brugger H, Etter HJ, Boyd J. Comparison of avalanche survival patterns in Canada and Switzerland. CMAJ.
2011;183(7):789-795. doi:10.1503/cmaj.101435 - Falk M, Brugger H, Adler-Kastner L. Avalanche survival chances. Nature. 1994;368(6466):21.
doi:10.1038/368021a0 - Procter E, Strapazzon G, Dal Cappello T, et al. Burial duration, depth and air pocket explain avalanche survival patterns in Austria and Switzerland. Resuscitation. 2016;105:173-176.
doi:10.1016/j.resuscitation.2016.06.001 - Oshiro K, Murakami T. Causes of death and characteristics of non-survivors rescued during recreational mountain activities in Japan between 2011 and 2015: a retrospective analysis.
BMJ Open. 2022;12(2):e053935. doi:10.1136/bmjopen-2021-053935 - Strapazzon G, Paal P, Schweizer J, et al. Effects of snow properties on humans breathing into an artificial air pocket - an experimental field study. Sci Rep. 2017;7:17675.
doi:10.1038/s41598-017-17960-4 - Strapazzon G, Brugger H, Paal P, Brown D. Reconsidering the air pocket around mouth and nose as a positive outcome predictor in completely buried avalanche victims. Resuscitation.
2020;152:208-209. doi:10.1016/j.resuscitation.2020.02.043 - Strapazzon G, Schweizer J, Chiambretti I, Brodmann Maeder M, Brugger H, Zafren K. Effects of Climate Change on Avalanche Accidents and Survival. Front Physiol. 2021;12:639433.
doi:10.3389/fphys.2021.639433 - Mair P, Frimmel C, Vergeiner G, et al. Emergency medical helicopter operations for avalanche accidents. Resuscitation.
2013;84(4):492-495. doi:10.1016/j.resuscitation.2012.09.010 - Mittermair C, Foidl E, Wallner B, Brugger H, Paal P. Extreme Cooling Rates in Avalanche Victims:
Case Report and Narrative Review. High Altitude Medicine & Biology. 2021;22(2):235-240.
doi:10.1089/ham.2020.0222 - Brugger H, Durrer B, Elsensohn F, et al. Resuscitation of avalanche victims: Evidence-based guidelines of the international commission for mountain emergency medicine (ICAR MEDCOM): Intended for physicians and other advanced life support personnel. Resuscitation.
2013;84(5):539-546. doi:10.1016/j.resuscitation.2012.10.020 - Rauch S, Strapazzon G, Brugger H. On-Site Medical Management of Avalanche Victims-A
Narrative Review. Int J Environ Res Public Health. 2021;18(19):10234.
doi:10.3390/ijerph181910234 - Paal P, Milani M, Brown D, Boyd J, Ellerton J. Termination of cardiopulmonary resuscitation in mountain rescue. High Alt Med Biol.
2012;13(3):200-208.doi:10.1089/ham.2011.1096 - Morrison LJ, Visentin LM, Kiss A, et al. Validation of a rule for termination of resuscitation in out-of-hospital cardiac arrest. N Engl J Med. 2006;355(5):478-487.
doi:10.1056/NEJMoa052620 - Morrison LJ, Verbeek PR, Zhan C, Kiss A, Allan KS. Validation of a universal prehospital termination of resuscitation clinical prediction rule for advanced and basic life support providers. Resuscitation. 2009;80(3):324-328. doi:10.1016/j.resuscitation.2008.11.014
- McIntosh SE, Freer L, Grissom CK, et al. Wilderness Medical Society Clinical Practice Guidelines for the Prevention and Treatment of Frostbite: 2019 Update. Wilderness Environ Med.
2019;30(4S):S19-S32. doi:10.1016/j.wem.2019.05.002
- 記事の引用に関して
- 当サイト内のコンテンツは、すべて著作権で守られています。
また命に関わる情報を含みますので、間違った解釈を招かないよう、無断での二次利用を禁止しております。
利用をご希望の場合は、お問い合わせフォームよりご連絡ください。
引用の際には、著作物の題号や著作者名が明らかにわかる表示(サイト名・URL等)が必要です。
引用元のない利用を見かけた場合は、ご連絡ください。










